
Ból kręgosłupa lędźwiowego leczony jest różnymi metodami terapeutycznymi, zależnie od przyczyny bólu oraz jego nasilenia. Fizjoterapia odgrywa kluczową rolę w procesie leczenia bólu kręgosłupa lędźwiowego poprzez zindywidualizowane podejście, które obejmuje ocenę, terapię manualną, ćwiczenia, a także edukację pacjenta. Kogo kręgosłup boli najczęściej? W epoce dynamicznego rozwoju cywilizacyjno-technologicznego schorzenia kręgosłupa stanowią jedne z najczęstszych przyczyn ograniczeń […]
Fizjoterapia stomatologiczna koncentruje się na diagnozowaniu, leczeniu i zapobieganiu różnego rodzaju dysfunkcji i dolegliwości związanych z tym obszarem. Jak wygląda wizyta u fizjoterapeutki stomatologicznej w Centrum Medycznym Physioteam we Wrocławiu? Wywiad: Na początku wizyty nasza fizjoterapeutka przeprowadza szczegółowy wywiad, podczas którego gromadzi informacje o dolegliwościach opisywanych przez pacjenta. W tej części badania fizjoterapeutka chętnie zapozna […]

Zgodnie z informacjami WHO oraz ICS, oddawanie moczu bez kontroli to stan, w którym dochodzi do przypadkowego wycieku moczu z pęcherza moczowego, niezależnie od woli. Oddawanie moczu bez kontroli, jest często identyfikujemy również jako inkontynencja moczu (incontinentia urinae). Za nietrzymanie moczu uznaje się utratę nawet jednej kropli moczu podczas kaszlu czy kichania. Jest to kwestia, […]

Sama forma pracy na odległość zyskała popularność w Stanach Zjednoczonych w latach 70. XX w. Natomiast w Polsce, praca z domu po raz pierwszy została zapisana w nowelizacji Kodeksu Pracy w 2007r. W jej uzasadnieniu wskazano m.in. na: umożliwienie pracy osobom niepełnosprawnym, mieszkającym daleko od miejsca zatrudnienia, czy też chcącym łączyć naukę z pracą zarobkową. […]

Myśląc o pozycjach odwróconych najczęściej do głowy przychodzą nam asany, czyli pozycje wykonywane podczas praktykowania jogi. Stanie na głowie czy pies z głową w dół to tylko kilka pozycji, które wchodzą w skład dużej grupy pozycji odwróconych. Czym tak naprawdę są pozycje odwrócone i jakie znajdują zastosowanie w fizjoterapii uroginekologicznej? Jaka jest najczęściej przybierana pozycja […]
Cierpisz na ból łokcia? Nie wiesz czy to łokieć tenisisty czy golfisty?Zespół łokcia tenisisty to schorzenie, które dotyka zazwyczaj osoby w wieku od 35 do 55 roku życia. Objawy obejmują ból po bocznej stronie łokcia, który nasila się podczas oporu w ruchu zgięcia grzbietowego nadgarstka. Co ciekawe, najczęściej na tę dolegliwość nie skarżą się tenisiści, […]

Trening funkcjonalny- dla każdego? Odpowiedź brzmi: tak! Aktywność ta uznawana jest za nowoczesną metodę treningową i uznawany jest za aktywność dla każdego. Ćwiczenia angażują wiele stawów, różne płaszczyzny ruchu oraz wykorzystują zmysł orientacji ułożenia własnego ciała czyli czucie głębokie – proprioceptywne. Czym jest trening funkcjonalny? Polega on na przeprowadzaniu różnorodnych i praktycznych ćwiczeń mających na […]
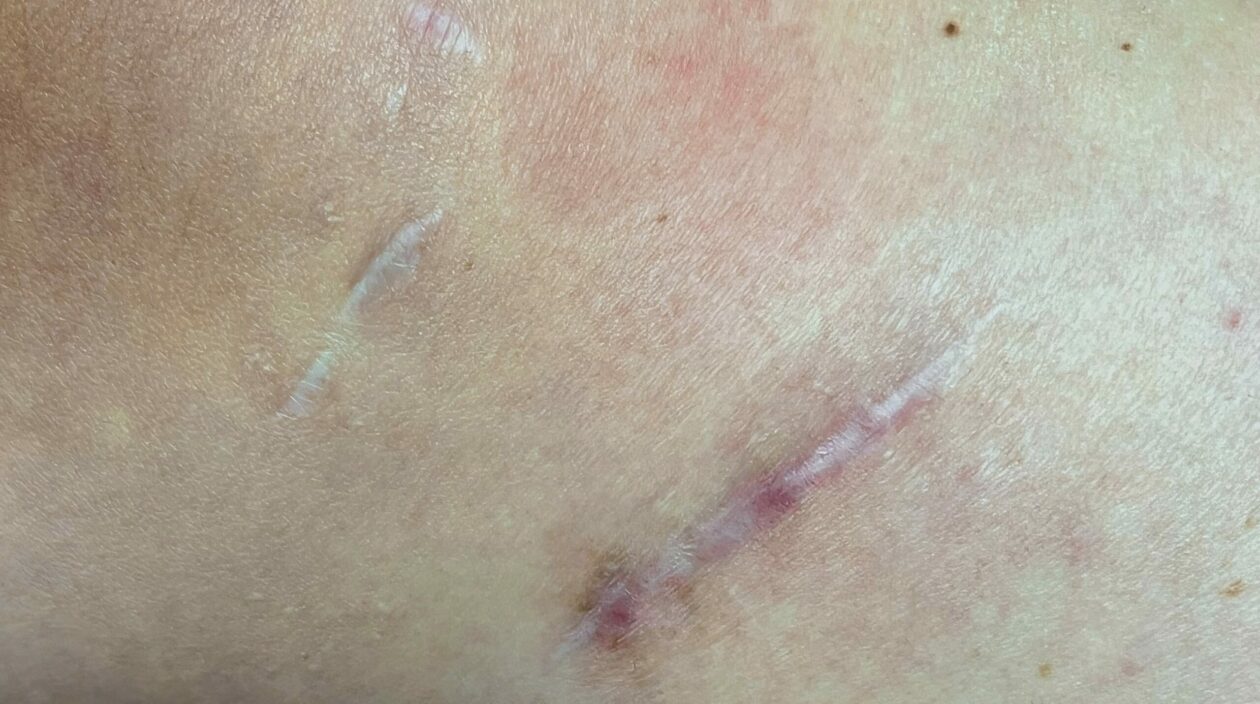
Tworzenie blizny to naturalny proces gojenia tkanek. Nie mamy wpływu na jej powstawanie. Możemy jednak wpływać na proces jej gojenia, estetyczny wygląd oraz na uniknięcie ewentualnych dolegliwości bólowych. Wiemy także, że nie każda blizna boli. Jak powstaje blizna? Blizna powstaje w następstwie gojenia się ran po urazach bądź działaniach chirurgicznych, lub w wyniku stanów zapalnych. […]

Ból porodowy jest zjawiskiem naturalnym, fizjologicznym mający charakter cykliczny oraz narastający w swej intensywności w zależności od etapu porodu.Priorytetem jest właściwe przygotowanie fizyczne oraz psychiczne do najważniejszego momentu w życiu matki i dziecka. Czynniki wpływające na na odczucia bólowe kobiety rodzącej: Odczuwanie bólu podczas porodu jest zależne od wielu czynników. Na niektóre z nich kobieta […]

Bruksizm to nawykowe, nieświadome zgrzytanie zębami oraz ich zaciskanie, z towarzyszącą nadmierna aktywnością mięśni żwaczy. W dłuższej perspektywie może doprowadzić do wielu przykrych dolegliwości oraz negatywnie oddziaływać na samopoczucie fizyczne, ale również psychiczne osoby , która zmaga się z tym schorzeniem. Czym jest bruksizm? Bruskizm to nadmierne, nawykowe i nieuświadomione zaciskanie zębów i/lub zgrzytanie nimi. […]